Wenn wir uns in zahnärztliche Behandlung geben, wollen wir uns natürlich in den besten Händen wissen. Schließlich vertrauen wir unserem Zahnarzt einen nicht unbeträchtlichen Teil unserer Gesundheit an. Wir können Sicherheit gewinnen, indem wir uns selbst etwas Fachwissen aneignen und dadurch eventuell drohende Behandlungsfehler erkennen. Deshalb fragen wir unsere Expertin Dr. Sabine Baron von der Praxis am Kureck in Wiesbaden: “Wer darf eine Parodontitis behandeln?”
Was ist Parodontitis?
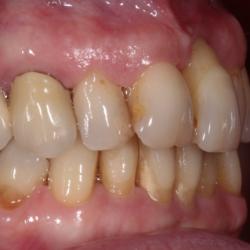 Parodontitis (umgangssprachlich auch Parodontose genannt) ist eine bakterielle Entzündung. Sie beginnt in der Regel mit einer harmloseren, oberflächlichen Zahnfleischentzündung (Gingivitis). Im Verlauf der Krankheit siedeln sich Bakterien jedoch auch in den Zahnfleischtaschen an und infizieren so tiefer liegende Strukturen. Eine unbehandelte Parodontitis führt zu Zahnfleischrückgang und Knochenabbau. Im schlimmsten Fall lockern sich die Zähne und fallen schließlich aus.
Parodontitis (umgangssprachlich auch Parodontose genannt) ist eine bakterielle Entzündung. Sie beginnt in der Regel mit einer harmloseren, oberflächlichen Zahnfleischentzündung (Gingivitis). Im Verlauf der Krankheit siedeln sich Bakterien jedoch auch in den Zahnfleischtaschen an und infizieren so tiefer liegende Strukturen. Eine unbehandelte Parodontitis führt zu Zahnfleischrückgang und Knochenabbau. Im schlimmsten Fall lockern sich die Zähne und fallen schließlich aus.
Wie wird Parodontitis behandelt?
Die Parodontitis-Behandlung gliedert sich in drei Phasen:
- die Hygienephase,
- die antiinfektiöse Therapie und
- die Erhaltungsphase.
In jeder Phase werden unterschiedliche Behandler aktiv.
Hygienephase
Eine Parodontitis-Therapie beginnt mit der Hygienephase. Sie kann von einer zahnmedizinischen Fachkraft durchgeführt werden. Die nimmt zunächst eine professionelle Zahnreinigung vor und gibt dem Patienten Tipps für eine gründlichere Mundhygiene. Das ist wichtig, um den Erfolg der Behandlung zu sichern. Außerdem erhebt die zahnmedizinische Fachkraft die verschiedenen Befunde:
- Sondierungstiefe: die Tiefe der Zahnfleischtaschen – je tiefer, desto weiter ist die Krankheit fortgeschritten
- Blutungsindex (0 – 6) : er bestimmt, wie leicht das Zahnfleisch zu bluten beginnt
- Lockerungsgrad (0 -4) : Grad 0 = keine Lockerung; Grad 4 = der Zahn lässt sich durch Lippen- oder Zungendruck bewegen
- Röntgenbilder: sie lassen erkennen, ob und wie weit der Kieferknochen bereits zurückgegangen ist
Die Befunde sind sehr wichtig, um später den Erfolg der Therapie bewerten zu können.
 2. Antiinfektiöse Therapie
2. Antiinfektiöse Therapie
Nach der Hygienephase folgt die antiinfektiöse Therapie, mit der die Bakterien in den Zahnfleischtaschen entfernt werden. Dabei unterscheidet man zwischen der geschlossenen Parodontitis-Therapie und der offenen Parodontitis-Therapie.
2.1. Geschlossene Parodontitis-Therapie:
Der Patient erhält zunächst eine Lokalanästhesie (örtliche Betäubung). Es handelt sich dabei nicht um einen chirurgischen Eingriff, denn es wird kein Zahnfleisch aufgeschnitten. Die Zahnfleischtaschen werden mithilfe feiner Instrumente gesäubert. Besonders die Oberflächen der Zahnwurzel werden gründlich gereinigt und geglättet, damit sich neue Bakterien nicht so leicht an der Wurzel festsetzen können. Zusätzlich kann eine Therapie mit Ozon oder Laser erfolgen, um die Bakterien abzutöten und das Zahnfleisch wieder am Zahn zu befestigen.
Nach der Behandlung gibt es eine dreimonatige Pause, damit das Gewebe Zeit hast, sich zu regenerieren. Um den Erfolg der bisherigen Behandlung festzustellen, wird ein erneuter Befund erhoben. Wenn nötig, werden die Zahnwurzeln noch einmal gereinigt und geglättet.
In der Regel nimmt der Zahnarzt diesen Eingriff vor. Doch können nach Abschluss einer Aufstiegsfortbildung in Dentalhygiene zahnmedizinische Fachangestellten den Patienten auch allein behandeln. Nur die Anästhesie darf weiterhin nur der Zahnarzt setzen.
Sind die Taschen nach dieser ersten Behandlung noch immer sehr tief und blutet das Zahnfleisch, hilft nur ein chirurgischer Eingriff: die offene Parodontitis-Therapie.
2.2. Offene Parodontitis-Therapie:
Bei der offene Parodontitis-Therapie ist ein chirurgischer Eingriff notwendig. Daher darf sie nur ein Zahnarzt durchführen. Dabei wird das Zahnfleisch eingeschnitten und aufgeklappt. So kann der Zahnarzt die Zahnfleischtaschen und Knochendefekte gründlich von Bakterien befreien. Das ist besonders bei sehr tiefen Zahnfleischtaschen und großen Knochendefekten notwendig.
Zudem sind während dieses Eingriffs gegebenenfalls auch regenerative Maßnahmen möglich. Knochen, der sich während der Krankheit abgebaut hat, wird sich nicht von alleine regenerieren. Mithilfe von Knochenaufbaumaterial zum Beispiel von Schwein oder Rind (sogenannten “Schmelzmatrixproteinen”) kann jedoch Knochen rekonstruiert werden. Das ist allerdings nicht bei jedem Knochendefekt möglich.
War die Therapie im Vergleich zum Erstbefund erfolgreich, folgt die Erhaltungsphase.
3. Erhaltungsphase
Nach der Parodontitis-Therapie ist es wichtig, dass der Patient regelmäßig zur Kontrolle zum Zahnarzt geht. Jeder Patient hat natürlich andere Bedürfnisse und Voraussetzungen, daher legt der Zahnarzt die Frequenz der Kontrolltermine individuell. Schließlich ist Parodontitis eine chronisch, das heißt, sie kann jederzeit wieder ausbrechen.
Daher ist neben der regelmäßigen Kontrolle in der Praxis eine gründliche Vorsorge zuhause unabdingbar. Die wichtigsten Informationen zur Prophylaxe gegen Erkrankungen von Mund, Kiefer und Zähnen erhalten Sie hier.
Mehr zum Thema Parodontologie
Parodontitis erkennen
Parodontitis Folgen
Parodontitis Diagnose
Ablauf Parodontitis-Behandlung
Erfolgschancen Parodontitis-Therapie
Risiken Parodontitis-Behandlung
Alternativen Parodontitis-Therapie
Kosten Parodontitis-Therapie
Lockere Zähne behandeln
Ist Parodontitis heilbar?
Zahnspangen & Implantate bei Parodontitis?
Comments are closed.